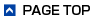炎症性腸疾患(IBD)とは?症状の特徴・治療方法について解説|港北肛門クリニック
潰瘍性大腸炎とクローン病があります。
それぞれ原因は不明で、治りが悪く、難病として扱われ、厚生労働省の特定疾患治療研究対象疾患に指定されています。20才前後の若年期に発症し易い特徴があります。
潰瘍性大腸炎
直腸から連続性に奥に広がり、主に大腸の粘膜が侵される疾患です。
年間約9千人が罹患し、近年増加傾向にあります。
粘血便、下血、頻回の下痢、腹痛などの症状が続き、発熱、体重減少といった全身症状もでる事があります。病状は悪化すると、1日に10回以上も下痢、粘血便や下血を認めることもあります。
症状と大腸検査、血液検査などから総合的に診断されます。
炎症の起きている範囲から(1)直腸炎型、(2)左側大腸炎型、(3)全大腸炎型に分けられます。
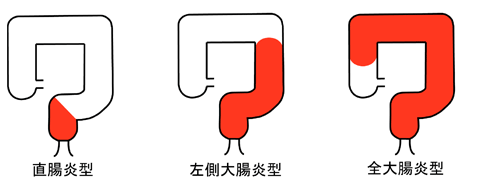
粘血便、下痢、腹痛を主症状とし、排便回数、粘血便の量や頻度、腹痛の程度などから、軽症、中等症、重症に分けられます。
重症になれば、発熱、貧血や脱水症状なども出現し、全身状態がかなり悪化してきます。
症状がみられ、内視鏡で炎症がみられる時期を活動期、症状がなく、粘膜の炎症の治まった時期を寛解期といいます。寛解期から活動期になることを再燃といいます。
その経過から、初回発作型(初発のみで再燃がない場合)、再燃寛解型(再燃と寛解を繰り返す場合)、慢性持続型(活動期が続き、寛解にならない場合)、急性劇症型(きわめて重い状態で発症する場合、中毒性巨大結腸症)の4型に分けられます。
治療について
薬物療法が中心です。寛解導入療法と寛解維持療法があり、寛解導入には薬剤を多く、強めに用いて病状を寛解に導き、その後は薬剤を減らして寛解を維持していきます。
使用する薬剤は、5-ASA(5-アミノサリチル酸)製、副腎皮質ステロイド、免疫調節剤、免疫抑制剤、抗TNF-α抗体が使用されます。
最も広く使われるのが、5-ASA製剤で、現在、日本で使用されているのは、ペンタサ、アサコール、サラゾピリンがあります。それぞれに特性があり、その特性を活かして病状に合わせて選択されます。内服薬だけでなく、注腸剤や坐剤もあり、内服薬と併用することで効果が高くなります。副作用もないわけではありませんが、長く用いる事ができ、きわめて安全性が高い薬です。
次に使われるのが、副腎皮質ステロイドです。ただ効果は高いのですが、ステロイドをやめられない依存状態になってしまう場合もあります。長期間に使用すると、骨粗鬆症や骨頭壊死、白内障など重大な副作用もなくはないので、限度を超えての使用は極力避けなければなりません。
免疫抑制剤(シクロスポリン、タクロリムス)は、即効性があり、副腎皮質ステロイドで効果がない場合、寛解導入のために用いられます。ただ、血液中の濃度の測定をして、使用する量を調節する必要がありますので、しっかりした管理が必要な薬です。
免疫調節剤(アザチオプリン、6-メルカプトプリン(6-MP))は、効果が出るのに3ヶ月ほどかかり、ステロイドや免疫抑制剤で寛解導入された後に、寛解維持するために用いられます。
免疫抑制剤、免疫調節剤ともに、免疫力を抑える薬ですから、副作用の出現には十分に注意していく必要があります。
抗TNF-α抗体(レミケード、ヒュミラ)は生物学的製剤と言われ、クローン病に対しては即効性も有り、高い効果が認められてきました。ステロイドの効果のない潰瘍性大腸炎にも効果が認められ、使用が許可されました。ただ、強力に免疫力を抑えるため、結核菌や肝炎ウイルスなどが潜伏していないことを確認して使用しなければなりません。
その他の治療法として、ステロイドの効かない場合には、血球成分除去療法(LCAP、GMA)があります。フィルターやビーズを通して、炎症をおこしている活性化した白血球を除去します。1回1-2時間ほどかけて10回行いますが、副作用も極端に少なく、有効な治療法といえます。
軽症から中等症では、外来通院治療が可能で、5-ASA製剤、副腎皮質ステロイド、免疫調節剤などの薬物治療や血球成分除去療法を行います。
活動期には、症状を抑えるためにも、食事療法は必要です。病状によりますが、腸を刺激する、野菜果物を中心とした食物繊維の多い食品、脂肪分の多い食品、アルコール、コーヒー、香辛料は避けていただいた方がいいです。腹痛が強かったり、排便回数が多過ぎて食べられない場合は入院点滴治療、高カロリー輸液などを行います。難治性の重症例や劇症タイプでは、手術により大腸の摘出手術を行います。
逆に、寛解期には食事制限をする必要は全くありません。
クローン病
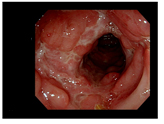 大腸や小腸の壁に特徴的な深い潰瘍を作る疾患です。穿孔(せんこう:壁に穴が開く)を起こしたり、膿瘍(のうよう:便がもれ出して化膿する)を形成したり、周囲の臓器と瘻孔(ろうこう)を形成してつながったり(別の臓器とくっついて、両方に穴が開いて、別の臓器から便がでる、たとえば腸と膀胱)、瘢痕(はんこん)性に腸が細くなり(潰瘍が治り硬くなるため)通過障害を起こしたりします。腹痛、下痢がひどく、出血、発熱、体重減少なども認めます。高率に肛門疾患が合併し、非常に複雑な痔瘻となったり、難治性の肛門潰瘍を形成したりします。潰瘍は口から肛門まで、消化管のどこにでもできます。
大腸や小腸の壁に特徴的な深い潰瘍を作る疾患です。穿孔(せんこう:壁に穴が開く)を起こしたり、膿瘍(のうよう:便がもれ出して化膿する)を形成したり、周囲の臓器と瘻孔(ろうこう)を形成してつながったり(別の臓器とくっついて、両方に穴が開いて、別の臓器から便がでる、たとえば腸と膀胱)、瘢痕(はんこん)性に腸が細くなり(潰瘍が治り硬くなるため)通過障害を起こしたりします。腹痛、下痢がひどく、出血、発熱、体重減少なども認めます。高率に肛門疾患が合併し、非常に複雑な痔瘻となったり、難治性の肛門潰瘍を形成したりします。潰瘍は口から肛門まで、消化管のどこにでもできます。
症状と大腸検査、病理組織検査、血液検査から診断されます。初期にはアフタという浅い潰瘍の多発をみる事もあります。病理組織検査では、病変部に非乾酪性類上皮細胞性肉芽種がみられます。
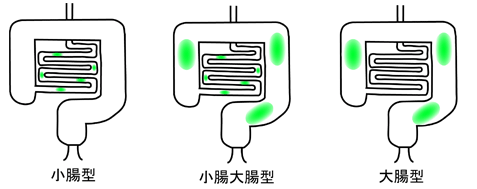
病変の存在する部位から、小腸型、小腸大腸型、大腸型に分類され、重症度は、軽症、中等症、重症に分けられます。
腸管以外の合併症は、虹彩炎、関節炎、口内炎、結節性紅斑、壊疽性膿皮症などがあります。
治療について
まず、栄養療法(食事制限・脂肪摂取制限、成分栄養の摂取)と薬剤(サラゾピリンやペンタサ、副腎皮質ステロイド)の内服を行います。効果がなければ、免疫調節剤(アザチオプリン、6-メルカプトプリン(6-MP))も用います。
抗TNF-α抗体(レミケード、ヒュミラ)は、クローン病に対しては即効性も有り、高い効果が認められています。(薬剤については、潰瘍性大腸炎の治療を参照してください)
軽症では、ペンタサ3g(サラゾピリン4g)までと栄養療法、中等症では副腎皮質ステロイドを併用し、ステロイドがきかなければ免疫調節剤を用います。または、抗TNF-α抗体を用いて、寛解導入していきます。
成分栄養剤(エレンタール)を用いて、栄養療法も行います。血球成分除去療法(GMAのみ)も用いられます。
重症例に対しては、副腎皮質ステロイドや抗TNF-α抗体を用い、状態が悪ければ、完全に絶食として、高カロリー輸液にきりかえます。
外科的治療としては、肛門の周囲に膿瘍ができた場合は切開・ドレナージしたり、腸が狭窄して通過障害があれば、細くなった部分を切って広げたりします。